Микрографическая хирургия по MOHS
Содержание:
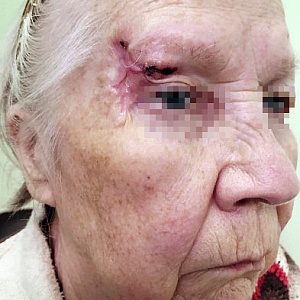
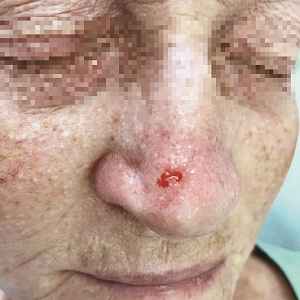
Первое место в структуре онкологической заболеваемости принадлежит различным типам рака кожи. В совокупности на его долю приходится 14,2% от общего количества злокачественных новообразований. При этом существенная часть опухолей находится на лице и видимых участках шеи. В последние годы их все чаще удаляют по методу Mohs, который обеспечивает минимальные риски рецидивирования и эстетичность результата.
Автором методики является американский хирург Фредерик Эдвард Моос. Впервые он применил ее в 1938 году, а позже многократно дорабатывал и совершенствовал. В англоязычных странах эту технику называют MMS (Mohs micrographic surgery), в России — микрографическая хирургия по Mohs. Также распространен вариант в русскоязычной транскрипции — по Мосу.
Особенности метода Mohs при лечении рака кожи
Быстрый и бесконтрольный рост, а также агрессивность по отношению к окружающим тканям — ключевая особенность онкологических процессов, поражающих кожу. Поэтому во время операций рекомендуется удалять не только злокачественное новообразование, но и до 5-10 мм здоровых клеток. Именно так поступают с опухолями, расположенными на теле. Но когда речь идет о лице, ситуация осложняется, поскольку приходится выбирать между качеством излечения и эстетичностью результата. Микрографические операции по методу Mohs избавляют врачей и пациентов от непростого выбора.
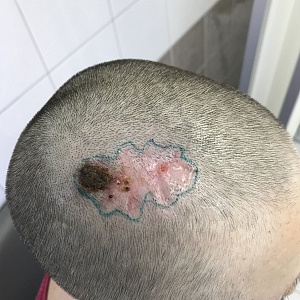
В отличии от классической методики иссечения опухолей, принятой в хирургии, операция по удалению базалиомы по Мосу предполагает резекцию под углом 45° с минимальным захватом здоровой кожи. Удаленный участок ткани, напоминающий по форме блюдце, маркируют с помощью специальных красителей и сразу же подвергают гистологическому исследованию. На время анализа рану закрывают временной повязкой, но швы не накладывают.
Гистологические исследование по методу Mohs
- Определение границы опухоли и резекции.
- Исследование резецированного лоскута.




Дальнейший ход вмешательства зависит от результатов гистологии:
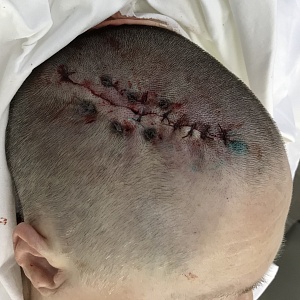
- Срезы имеют чистые края без характерных признаков базальноклеточного рака. Врач оценивает площадь и глубину раны, после чего выполняет прямое ушивание или пластику лица с использованием аутотрансплантата. Выбор того или иного способа осуществляется индивидуально. Цель — получить максимально эстетичный результат.
- На срезе обнаружены раковые клетки. Операция по удалению базалиомы продолжается и на соответствующем участке (определяется по выполненной ранее маркировке) хирург дополнительно убирает ткань на толщину 1 мм. Далее образец отправляют на гистологическое исследование. Процедура повторяется до тех пор, пока не удастся получить срез с чистым краем кожи, после чего врач ушивает рану или выполняет пластику.
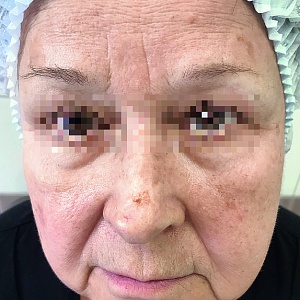
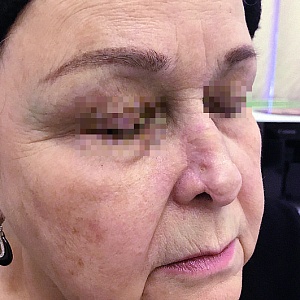
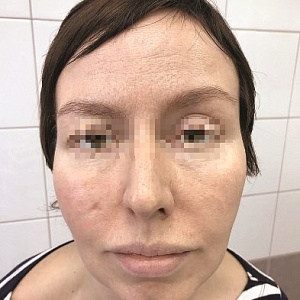
Операция по методу Mohs позволяет максимально сохранить здоровые ткани. Благодаря этому дефект внешности не столь выражен и легче поддается коррекции.

Показания к удалению опухоли по Mohs
В подавляющем большинстве случаев методика Мос в хирургии применяется для излечения рака кожи с локализацией новообразования на лице. Несколько реже ее используют при опухолях на шее, кистях рук, гениталиях. А вот на теле ее почти не применяют. Это связано с тем, что цена классического вмешательства заметно ниже, имеющийся запас тканей позволяет отступить от края дефекта рекомендованные 5-10 мм, а эстетика не имеет решающего значения при хирургическом лечении образований на тех участках, которые обычно скрыты под одеждой.
Основные показания к операции по методу Mohs:
- опухоль размером более 6 мм, находящаяся в любой зоне лица;
- образования с морфеоформным либо инфильтративным строением;
- базалиомы любого размера, расположенные в Н-зоне;
- рецидив опухоли, для лечения которой ранее применялись другие техники;
- локализация опухоли в анатомически сложной зоне, например, в проекции нервных стволов или сосудов.
Важно! Mohs-хирургия актуальна при лечении не только базалиом, но и плоскоклеточного рака кожи. И в том и в другом случае техника дает хороший результат. Причем как в плане эстетики, так и с точки зрения исцеления.
Техника
Операция Mosh включает удаление клинически видимой опухоли с захватом тонкого периферического края нормально появляющейся кожи вокруг дефекта около 1-2 мм. Опухоль иссекается в виде блюдца. Техника резекции осуществляется не под углом 90 градусов, как это принято при традиционной хирургической эксцизии, а под углом 45 градусов. Удаленный участок ткани в форме тарелки представляет собой опухолевую ткань и здоровую ткань, прилегающую к опухоли от полости дна и бокового края. Удаленная ткань разделяется и маркируется так, что всю поверхность со стороны дна и боковых внешних краев опухоли исследуют микроскопически.
При микрографической технике по Мос имеется возможность подвергнуть исследованию 100% поверхности опухоли. Техника позволяет минимизировать риск ошибки и риск рецидива за счет исследований всей поверхности со всех сторон. Использование методики быстрой заморозки и получения интраоперационных срезов позволяет исследовать ткань, пока пациент находится в ожидании в стационаре одного дня или даже амбулаторных условиях. Вся поверхность удаленной ткани подлежит микроскопическому исследованию.
Если при исследовании будет выявлена зона опухолевого роста по какому-либо краю, это будет сигналом к тому, чтобы хирург произвел следующий этап иссечения.
Последующие этапы иссечения осуществляются не по всей поверхности опухоли, а только в том направлении, где при микроскопии были выявлены опухолевые выросты. Количество этапов иссечения зависит от многих параметров. Этапы повторяют до тех пор, пока гистологически в краевой зоне резекции не будет определяться здоровая ткань. Величина отступа для последующих хирургических этапов зависит от микроскопической картины, наблюдаемой при каждом этапе исследования.После проведения надежной местной анестезии хирург удаляет клинически очевидную опухоль.
Затем хирург иссекает тонкий слой толщиной обычно около 1 мм видимо здоровой ткани. Место последующего удаления вглубь или по периферии, или в каком-либо направлении зависит от морфологической картины, получаемой на этапе исследования.
Общепризнано и является международным стандартом (включено в клинические национальные рекомендации большинства стран), что микрографическая хирургия Моса – наиболее эффективный метод лечения, поскольку позволяет достичь наименьшего риска рецидива по сравнению со всеми другими.
|
МЕТОД ЛЕЧЕНИЯ /РЕЗУЛЬТАТ |
МИКРОГРАФИЧЕСКАЯ ДЕРМАТОХИРУРГИЯ ПО MOHS |
|
КАК ВЫПОЛНЯЕТСЯ (ТЕХНИЧЕСКОЕ ОПИСАНИЕ) |
специальная хирургическая техника с минимальным повреждением здоровых тканей и интраоперационным контролем полноты удаления раковых клеток |
|
КТО ВЫПОЛНЯЕТ |
операционная бригада: онколог, пластический хирург, патоморфолог, техник |
|
ЧЕМ ВЫПОЛНЯЕТСЯ |
скальпель |
|
ДЛИТЕЛЬНОСТЬ ПРОЦЕДУРЫ, КУРСА |
3-4 и более часа |
|
ОГРАНИЧЕНИЯ К ПРИМЕНЕНИЮ |
нет |
|
ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ |
нет |
|
АНЕСТЕЗИЯ |
местная |
|
ОБЕЗБОЛИВАНИЕ ПОСЛЕ ПРОЦЕДУР |
не требуется |
|
ГИСТОЛОГИЧЕСКИЙ КОНТРОЛЬ И БИОПСИЯ |
во время удаления, надежно. Всегда - часть технологии |
|
ИНТРАОПЕРАЦИОННЫЙ КОНТРОЛЬ ПОЛНОТЫ УДАЛЕНИЯ ВСЕХ КЛЕТОК РАКА |
единственный метод при котором проводится |
|
ОЦЕНКА ГРАНИЦЫ ОПУХОЛИ И ЗДОРОВОЙ ТКАНИ |
во время операции |
|
ТИПИЧНЫЕ ОШИБКИ ВЫПОЛНЕНИЯ ПРОЦЕДУРЫ |
не соблюдение технологии |
|
НЕЖЕЛАТЕЛЬНЫЕ ПОСЛЕДСТВИЯ (ПОМИМО РИСКА РЕЦИДИВА) |
нет |
|
НЕОБХОДИМОСТЬ ПОВТОРНОЙ ПРОЦЕДУРЫ |
нет, выполняется однократно |
|
ПРИОРИТЕТ ПРИМЕНЕНИЯ ПО СТАНДАРТАМ NCCN |
высокий, в первую очередь |
|
ЧАСТОТА РЕЦИДИВА ПРИ ПЕРВИЧНОМ РАКЕ |
менее 1 % |
|
ЧАСТОТА РЕЦИДИВА ПРИ ПОВТОРНЫХ РАКАХ |
5,60% |
Плюсы и минусы микрографической хирургии по Mohs
Одним из самых значимых аргументов в пользу оперирования базалиом методом Mohs является высокий процент излечения. Когда речь идет о первичных опухолях, эффективность лечения достигает 99%. В случае с рецидивирующими новообразованиями варьируется от 93 до 95%. Причем это относится даже к агрессивным видам базальноклеточного рака. Впрочем, у данной техники есть и другие преимущества. В их числе:
- невысокая травматичность по сравнению с другими видами хирургического лечения;
- максимальная сохранность здоровых тканей и хороший косметический результат;
- использование местной анестезии, снижающей риски во время операции;
- применимость после иных способов, включая консервативный и хирургический;
- относительно небольшой реабилитационный период.
Что касается недостатков, то стоит отметить не слишком высокую распространенность метода Моса в нашей стране. Даже в Москве такие операции выполняет далеко не каждая клиника. И на то есть, как минимум, две причины. Во-первых, чтобы совмещать функции хирурга и патоморфолога, врач обязан пройти переподготовку. Во-вторых, клиника должна располагать соответствующей материально-технической базой. Учитывая, что цены на оборудование довольно высокие, позволить себе полноценную патоморфологическую лабораторию могут не все медицинские учреждения.
Операции Mohs в центре «Клиника кожи» в Москве
«Клиника кожи» — медицинский центр, специализирующийся на хирургическом удалении опухолей способом Mohs. Работая с 2013 года, мы первыми в России и Москве освоили данный метод и к настоящему времени отлично зарекомендовали себя не только у пациентов, но и в профессиональной среде. В основе нашей репутации лежат такие преимущества центра, как:
- Профессионализм врачей. У нас работают ведущие хирурги, онкологи, дерматологи, патоморфологи и другие специалисты. Все они имеют не только огромную практику, но и научные звания.
- Качественное оснащение. Центр укомплектован передовым оборудованием, применение которого в разы увеличивает эффективность операций и гарантирует отсутствие рецидивов в 99 случаях из 100.
- Излечение базалиом за 1 день. Ориентируясь на опыт ведущих мировых центров, мы внедряем современные подходы к лечению. Удаление опухоли и пластика выполняются в условиях однодневного пребывания в стационаре.
- Различные варианты излечения. В зависимости от исходного состояния пациента и типа опухоли мы используем как методику Mohs, так и другие техники. В их числе иссечение, криодеструкция, электрокоагуляция и др.
- Полная цена при заключении договора. Сумма рассчитывается во время консультации и включает в себя все затраты, в том числе стоимость пятилетнего наблюдения. Благодаря этому пациенты могут не опасаться внезапного повышения цены и других неприятных сюрпризов.
Этапы лечения

Консультация у доктора в запланированное время.
Верификация диагноза, выбор метода и плана лечения, определение даты проведения операции MOHS.
Длительность: 20-60 минут

Проводится сдача крови натощак и госпитальный предоперационный скрининг.
Все анализы сдаются и обрабатываются в день обращения.
Получение результатов:
через 48 часов

Оперативное лечение за 1 день.
При операции по MOHS срок реабилитации в 2,5 раза меньше по сравнению с другими методами удаления.
Риск рецидива менее 0,01%.
Предоставляем гарантии
и 10 лет контроля.
Остались вопросы? Чтобы получить более подробную информацию и пройти лечение, запишитесь на консультацию к онкодерматологу клиники. Это можно сделать с помощью онлайн-формы на сайте или по телефону: 8 (495) 137-00-33. Обращайтесь!
Использованная литература:
- Sterry W: European Dermatology Forum Guideline Committee. Guidelines: the management of basal cell carcinoma. Eur J Dermatol. 2006 Sep-Oct;16(5):467-75.
- Mohs surgery and histopathology : beyond the fundamentals / edited by Ken Gross, Howard K. Steinman. Cambridge University Press, 2009. 196 р.
- National Clinical Practice Guidelines in Oncology (NCCN Guidelines) Basal Cell Skin Cancer& version 1.2017.

Главный врач, кандидат медицинских наук, онколог, дерматолог.
Первый сертифицированный Mohs-хирург, прошедший полный цикл (2 года) обучения
Стаж: 29 лет
Вопросы и ответы
Другие услуги
Результаты работ
Специалисты
Отзывы наших клиентов
Видеоотзывы
Лицензии
Контакты
Режим работы: Ежедневно с 11:00 до 22:00
Телефон: 8 (495) 137-00-33
E-mail: info@dermclinic.ru
WhatsApp: +7 (931) 111-32-96
Адрес: 115280, г. Москва, ул. Ленинская слобода, д. 19, помещение 41/1/2
Отделения:
- Амбулаторное отделение
- Хирургическое отделение
- Дневной стационар
- Гистологическая лаборатория Mohs