Среди злокачественных новообразований кожи базалиома встречается чаще всего. Патология проявляется в виде опухоли из клеток базального слоя эпителия. За счет склонности к прорастанию в соседние ткани может вызывать глубокое поражение, не определяемое визуально, в ряде случаев приводит к метастазированию, при этом процесс занимает годы. Тем не менее смертность от данного вида рака крайне мала. Однако, за счет деструкции тканей существенно снижается качество жизни человека. Опасность патологии заключается в том, что она способна вызвать серьезные изменения внешности с повреждением больших участков кожи, хрящей и даже костей.
Симптомы и формы базалиомы
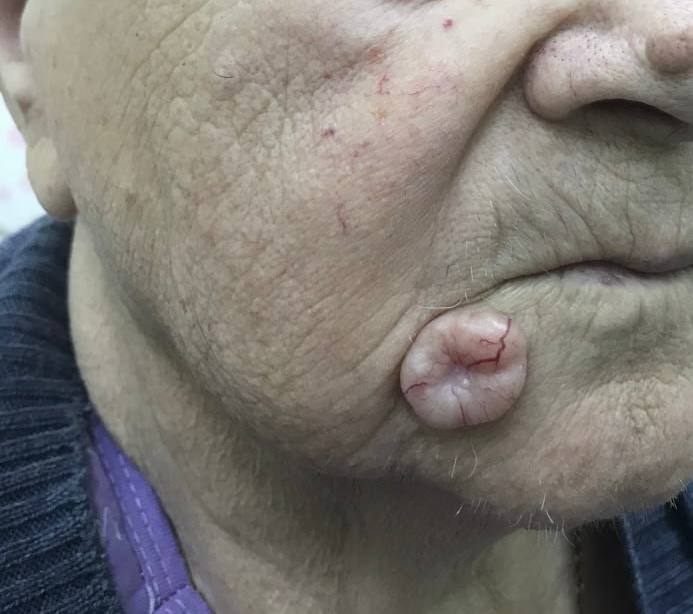
Чаще данный вид рака выявляется на открытых местах — лицо, уши, губы, реже в волосистой части головы, на ноге или руке. Наиболее подвержены патологии лицо, включая нос, веки. Симптоматические проявления базалиомы зависят от ее подтипа. Новообразования могут выглядеть как родинка или шрам. При неправильно установленном диагнозе проводится наружное лечение, которое неэффективно и никак не влияет на проявление опухоли. С течением времени пациент отмечает, что подобранное наружное лечение не помогает, пятно разрастается и переходит в незаживающую язву.
Типы базалиомы:
- Инфильтративный. Наиболее агрессивная форма из-за распространения в первую очередь вглубь кожи с последующим разрушением. Выявить четкие границы визуально очень сложно.
- Поверхностный. На первых стадиях новообразование имеет вид плоского розового пятна, которое постепенно увеличивается в толщине и размере. Происходит переход в бляшку с узелками по краям, образующими валик. Центр проседает и приобретает темный оттенок. Такая базалиома в редких случаях поражает соседние ткани.
- Узелково-язвенный. Патология начинается с появления узловатых образований с четкими границами и выпуклой поверхностью. Оттенок — сероватый, розовый или желтый. С течением времени узелки растут, кожа становится тоньше и приобретает перламутровый блеск. Если образований несколько, они объединяются в единую бляшку, которая со временем переходит в язву и покрывается болячкой. Постепенно опухоль разрастается в соседние ткани, что вызывает их повреждение.
- Крупноузелковый. Единичное образование имеет вид полусферы с размером до 2 см и больше. Поверхность гладкая или с незначительным количеством чешуек. По мере прогрессирования образуется язва с сукровичным содержимым.
- Папилломатозный. Такие базалиомы визуально схожи с папилломами, из-за чего часто пациент получает неправильное лечение или игнорирует новообразование.
- Фиброзный. Сначала на коже появляется узелок, который преобразуется в бляшку. Кожа на поверхности истончается, из-за чего становятся заметны кровеносные сосуды.
- Склеродермоподобный. Сначала пациент замечает бляшку желтого или белого оттенка. Далее на краях появляются эрозии и корочки, которые склонны к воспалению. В толще могут образовываться кисты с кальцинатами.
- Тюрбанный. Чаще встречается в волосистой части головы. Опухоль имеет вид полусферы с синюшным оттенком. Характерно массированное разрастание до 2 см и более. Нередко выявляются множественные очаги.

Тревожные признаки
Несмотря на множество форм базалиомы именно пациент должен заметить первые опасные симптомы и обратиться к онкологу-дерматологу для дальнейшего обследования и лечения. Регулярно проводите самодиагностику — осматривайте кожу не реже одно раза в 3 – 6 месяцев с помощью зеркала или помощи близких. Особого внимания требуют пожилые пациенты и люди с иммунодефицитными состояниями.
Симптомы, которые должны насторожить:
- Изменение кожи, непреходяще в течение более 2-х месяцев,
- любые пятна размером более 4 мм;
- асимметричная форма;
- изменение цвета, его неравномерность;
- неровные, выпуклые края;
- перламутровый блеск кожи;
- утолщение, изменение рельефа,
- Периодическая мацерация и точечное кровотечение из пятна.
Также онколога стоит посетить в случае, если при лечении дерматологически доброкачественных образований нет положительной динамики. В частности, базалиома может проявляться как дерматит или псориазиформные бляшки, в результате из-за неверно выбранной тактики злокачественное образование продолжает расти.
Причины развития базалиомы
Однозначных причин появления базальноклеточного рака не выявлено. Ученые определили факторы риска, ведущие к возникновению злокачественных процессов. Под их действием происходят генетические нарушения в процессе деления клеток.
Факторы риска:
- Ультрафиолетовые лучи. Именно этим объясняется локализация базалиомы на открытых и выступающих участках.
- Возраст. В 80 % случаев болезнь диагностируется у пациентов после 60 лет. В связи с этим пожилые нуждаются в особенно тщательном контроле за кожными покровами.
- Светлые (рыжие) волосы и светлый тип кожи.
- Воздействие радиации и химических канцерогенов.
- Некоторые генетические патологии, например, синдромы Базекса, Горлина, пигментная ксероформа, синдром назально-клеточных невусов.
Диагностика
Окончательный диагноз врач ставит по результатам гистологии, так как визуальный осмотр не всегда позволяет оценить всю картину. Иногда требуется дифференциальная диагностика с меланомой, плоскоклеточным раком, кератозом и многими другими патологиями.
Проведение биопсии и гистологическое исследование являются «золотым стандартом» подтверждения диагноза.
При распространении процесса и при подозрении на метастазирование выполняется исследование лимфоузлов, КТ, УЗИ или МРТ.
Методы лечения
Традиционный протокол лечения базалиомы включает хирургическое иссечение пораженной области и лучевой терапии. Также в зависимости от места локализации, масштабов распространения и иных причин могут использоваться другие методы.
Хирургическое иссечение пораженной кожи является предпочтительным. Может проводиться различными способами:
- Классическое иссечение. Новообразование удаляется с захватом участка здоровой ткани в 1 – 2 мм. На разрез накладываются швы, а удаленные ткани отправляются на плановую гистологию. Если в заключении указано, что в краях резекции онкологические клетки не обнаружены, лечение считается законченным. Но нередко случается так, что опухоль удалено не полностью. Это требует повторной операции. При данном виде лечения статистически рецидивы бывают в 10-15% случаев.
- Метод MOHS. Наиболее современный подход заключается в гистологическом контроле непосредственно в момент операции. Врач иссекает участок и сразу проводит исследование. Это позволяет оценить место и степень разрастания опухоли, а при необходимости удалить следующий участок. Таким образом удается до минимума снизить травматизацию здоровых тканей и полностью удалять раковые образования. Эффективность лечения считается составляет 99,9%, рецидивы практически отсутствуют.
- Лучевая терапия. Выбирается в случае невозможности провести хирургическое удаление. Базалиома обладает достаточной чувствительностью к излучению, что обеспечивает эффективность более чем в 80-90 % случаев.
Осложнения и прогноз
Базальноклеточные карциномы успешно выявляются и полностью излечиваются. Метастазы встречаются только у 0,1 % пациентов. Случаи, когда опухоль приводила к смерти пациента, единичны.
Рецидивы образования базалиомы встречаются у 25 % больных в течение 5 лет после диагностирования первичной опухоли. Частота рецидив напрямую зависит от первоначально выбранного метода лечения и адекватности удаления. Более высокие риски при гистологически агрессивных морфологических подтипах и при инфильтративном типе. Это говорит о том, что при наличии данного вида рака в анамнезе необходимо проходить полный осмотр кожи у врача не менее одного раза в год.
Профилактика
Лучший способ предотвратить любой вид рака кожи — защищаться от ультрафиолетовых лучей. Наносить фотозащитные средства на открытые участки кожи следует в течение времени повышенной солнечной инсоляции, но особенно важно исключать солнечные ожоги летом. Защищать кожу следует в течение всей жизни, так как ученым известна связь между ожогами, полученными в раннем возрасте, и возникновением базалиомы в зрелости.
С целью минимизации фотоповреждающего действия ультрафиолетового излучения солнца помимо солнцезащитных средств рекомендуется носить головные уборы, одежду, которая закрывает руки и ноги. Следует помнить, что рекомендации актуальны и в облачную погоду, так как облака не препятствуют проникновению ультрафиолета.
Людям со светлой кожей, множественными родинками, отягощенным семейным анамнезом, генетическими патологиями необходимо проходить ежегодный скрининг. Онкологическая настороженность, внимание к изменениям на коже, своевременная и качественная врачебная помощь позволят выявить и удалить базалиому на ранней стадии.
«Клиника кожи» проводит диагностику и лечение базальноклеточного рака с использованием современных технологий в соответствии с мировыми стандартами онкологической помощи. Запишитесь на консультацию и получите больше информации.
Использованная литература:
- Erb P., Ji J., Kump E., Mielgo A., Wernli M. Apoptosis and pathogenesis of melanoma and nonmelanoma skin cancer // Adv Exp Med Biol. — 2008; 624: 283-295.
- Howell J. Y., Ramsey M. L. Cancer, Squamous Cell of the Skin // StatPearls. — 2018.
- Key Statistics for Melanoma Skin Cancer / American Cancer Society. — 2019.
- Kurian R.R., Di Palma S., Barrett A.W. Basal cell carcinoma metastatic to parotid gland // Head Neck Pathol. — 2014; 8 (3): 349-53.
- Wells G.L. Squamous Cell Carcinoma // MSD Manual. — 2019.
- Wong C.S. M., Strange R. C., Lear J. T. Basal cell carcinoma // BMJ. — 2003; 327 (7418): 794-798
- What Are Basal and Squamous Cell Skin Cancers? / American Cancer Society. — 2019.
- Министерство Здравоохранения Российской Федерации. Рак кожи. Клинические рекомендации. — М., 2020.
- Общероссийский союз общественных объединений. Ассоциация онкологов России. Клинические рекомендации по лечению базальноклеточного и плоскоклеточного рака кожи. — М., 2020.

Главный врач, кандидат медицинских наук, онколог, дерматолог.
Первый сертифицированный Mohs-хирург, прошедший полный цикл (2 года) обучения
Стаж: 29 лет